07/08/2011
W złożonym świecie ludzkiego organizmu istnieje wiele enzymów i białek, które nieustannie pracują, aby utrzymać nas przy życiu i w zdrowiu. Jednym z najbardziej fascynujących i fundamentalnych dla naszego przetrwania jest trombina. Ten niezwykle ważny enzym osocza krwi, należący do grupy proteaz serynowych, odgrywa centralną rolę w procesach krzepnięcia krwi, chroniąc nas przed nadmierną utratą krwi w przypadku urazu. Jednakże, jego znaczenie wykracza daleko poza samą hemostazę, wpływając na regenerację tkanek, a nawet na rozwój niektórych chorób. Zrozumienie, jak trombina jest aktywowana i jakie funkcje pełni, jest kluczowe dla pełniejszego obrazu fizjologii naszego ciała i zastosowań medycznych.
Co to jest Trombina i Jaka Jest Jej Struktura?
Trombina, znana również jako czynnik krzepnięcia IIa, jest aktywną formą enzymu, który powstaje z nieaktywnego prekursora – protrombiny. Aktywna ludzka trombina charakteryzuje się masą cząsteczkową wynoszącą 37 kilodaltonów (kDa). Jest to białko złożone z dwóch łańcuchów polipeptydowych, oznaczanych jako A i B, połączonych ze sobą stabilnym kowalencyjnym wiązaniem disiarczkowym. Łańcuch A jest stosunkowo krótki, zbudowany z zaledwie 36 aminokwasów, natomiast łańcuch B jest znacznie dłuższy, składający się z 259 aminokwasów. Ta specyficzna budowa jest kluczowa dla jej funkcjonalności jako proteazy serynowej, zdolnej do precyzyjnego cięcia innych białek.
Jak Aktywowana Jest Trombina? Klucz do Krzepnięcia Krwi
Centralnym pytaniem, na które odpowiada ten artykuł, jest mechanizm aktywacji trombiny. Proces ten jest ściśle regulowany i stanowi jeden z najważniejszych etapów w skomplikowanej kaskadzie krzepnięcia krwi. Aby doszło do powstania aktywnej trombiny, musi zajść seria reakcji enzymatycznych. Głównym prekursorem jest wspomniana protrombina, która krąży w krwi w stanie nieaktywnym.
Aktywacja protrombiny w trombinę następuje przy udziale kompleksu enzymatycznego zwanego protrombinazą. Ten kompleks jest tworzony przez:
- Aktywny czynnik X (czynnik Xa)
- Trombokinazę (enzym osocza, lipoproteid)
- Jony wapnia (Ca2+)
- Czynnik płytkowy III (pochodzący z płytek krwi)
Trombokinaza, reagując z jonami wapnia i czynnikiem płytkowym III oraz innymi białkami osocza, tworzy protrombinazę. To właśnie protrombinaza katalizuje pierwszy etap krzepnięcia krwi, rozszczepiając protrombinę na kilka elementów, z których jednym jest aktywna trombina. Bez odpowiednich aktywatorów i koenzymów, protrombina pozostaje nieaktywna, a proces krzepnięcia nie może się rozpocząć. Jest to mechanizm niezwykle precyzyjny, który pozwala na szybką i lokalną produkcję trombiny dokładnie tam, gdzie jest potrzebna – w miejscu uszkodzenia naczynia krwionośnego.
Protrombina – Nieaktywny Prekursor Aktywności
Protrombina, będąca II czynnikiem krzepnięcia krwi, pełni niezwykle istotną rolę jako nieaktywna forma trombiny. Podobnie jak inne czynniki krzepnięcia, jest ona produkowana w wątrobie. Kluczowym elementem w procesie jej produkcji jest obecność witaminy K. Witamina K jest niezbędna do glikozylacji protrombiny, czyli przyłączania reszt węglowodanowych, co jest warunkiem jej prawidłowej aktywności. Bez witaminy K, protrombina nie może być odpowiednio zmodyfikowana, co prowadzi do zaburzeń krzepnięcia, manifestujących się tendencją do krwawień. Po wytworzeniu w wątrobie, protrombina jest uwalniana do krążenia, gdzie czeka na sygnał do aktywacji w przypadku urazu.
Wielofunkcyjne Działanie Trombiny w Organizmie
Choć trombina jest najbardziej znana ze swojej roli w krzepnięciu krwi, jej funkcje w organizmie są znacznie szersze i bardziej złożone. Jest to prawdziwie wielofunkcyjna proteaza serynowa, która może wywoływać biologiczną odpowiedź różnych komórek znajdujących się w pobliżu miejsca jej tworzenia. Dzieje się to poprzez aktywację receptorów aktywowanych przez proteazy (PAR), które należą do elementów związanych z białkami G.
Aktywacja Płytek Krwi i Tworzenie Skrzepu
Jedną z kluczowych funkcji trombiny jest aktywacja płytek krwi. Płytki krwi, po kontakcie z trombiną, ulegają szeregowi zmian, w tym:
- Agregacji: Zaczynają przylegać do siebie, tworząc czop płytkowy.
- Zmianie kształtu: Przybierają formę sprzyjającą tworzeniu rusztowania.
- Sekrecji: Uwalniają zawartość swoich ziarnistości, które zawierają substancje wzmacniające proces krzepnięcia i aktywujące kolejne płytki.
Co najważniejsze, trombina jest niezbędna do przemiany rozpuszczalnego białka osocza – fibrynogenu – w nierozpuszczalne włókna fibryny. Włókna fibryny tworzą sieć, która stabilizuje czop płytkowy, zatrzymując erytrocyty, leukocyty i trombocyty, co ostatecznie prowadzi do powstania stabilnego skrzepu, skutecznie tamującego krwawienie.

Trombina Poza Krzepnięciem – Wpływ na Komórki i Tkanki
Aktywacja receptorów PAR przez trombinę ma również inne istotne konsekwencje. Na przykład, aktywacja receptora PAR-1 na monocytach skutkuje wzrostem wydzielania prozapalnych cytokin przez te komórki, co wskazuje na rolę trombiny w procesach zapalnych. Ponadto, przekazywanie sygnału poprzez receptory PAR stymuluje wzrost, różnicowanie i proliferację komórek. Ma to ogromne znaczenie podczas regeneracji tkanek, gdzie trombina może przyspieszać procesy naprawcze.
Dwa Oblicza Trombiny: Pomoc czy Zagrożenie?
Mimo swoich korzystnych funkcji w hemostazie i regeneracji, trombina nie zawsze działa na korzyść zdrowia. Jej szeroki aspekt działania sprawia, że może również sprzyjać procesom patologicznym. Na przykład, trombina sprzyja procesowi angiogenezy, czyli tworzenia nowych naczyń krwionośnych, podczas rozwoju nowotworu. To ułatwia tworzenie się przerzutów i rozprzestrzenianie się komórek nowotworowych w organizmie. Ten dwojaki charakter działania podkreśla, że trombina jest rzeczywiście wielofunkcyjną proteazą serynową, której aktywność musi być ściśle regulowana.
Trombina w Służbie Medycyny: Zastosowania i Ograniczenia
Dzięki swoim silnym właściwościom prokoagulacyjnym, trombina jest powszechnie wykorzystywana w medycynie jako lek stosowany w terapii i profilaktyce nadmiernego krwawienia. Po dodaniu do pełnej krwi powoduje jej natychmiastowe skrzepnięcie, co jest wykorzystywane do hamowania krwotoków.
Warto jednak pamiętać, że trombina stosowana farmaceutycznie jest często białkiem obcogatunkowym, pobieranym z osocza krwi wołowej. Z tego powodu może wywoływać reakcje nadwrażliwości u niektórych pacjentów.
Wskazania i Przeciwwskazania do Stosowania Trombiny
Trombina jest cennym narzędziem w rękach lekarzy, ale jej zastosowanie wymaga ścisłego przestrzegania wskazań i przeciwwskazań, aby zapewnić bezpieczeństwo pacjenta.
| Wskazania do Zastosowania Trombiny | Przeciwwskazania do Zastosowania Trombiny |
|---|---|
| Tamowanie krwawień z małych naczyń krwionośnych i miąższowych | Nadwrażliwość na trombinę |
| Tamowanie krwawień z górnego odcinka przewodu pokarmowego (np. zapalenie błony śluzowej żołądka) | Alergia na białko bydlęce |
| Tamowanie krwawień z dróg rodnych w ginekologii | Krwawienia z dużych naczyń krwionośnych |
| Tamowanie krwawień powstających podczas zabiegów chirurgicznych (np. usuwanie polipów, ekstrakcja zęba) | Krwawienia z zakażonych ran |
| Afibrynogenemia (brak fibrynogenu) | |
| Dysfibrynogenemia (nieprawidłowy fibrynogen) | |
| Nie stosować równolegle z lekami fibrynolitycznymi i inhibitorami trombiny |
Regulacja Krzepnięcia Krwi: Naturalne Inhibitory Trombiny
Równie ważne, jak aktywacja trombiny, jest jej hamowanie, aby zapobiec nadmiernemu krzepnięciu i tworzeniu się zakrzepów w naczyniach. Organizm posiada szereg naturalnych inhibitorów, które neutralizują aktywną trombinę i inne czynniki krzepnięcia. Do najważniejszych należą:
- Antytrombina III: Jest to kluczowy inhibitor, który neutralizuje aktywną trombinę oraz inne czynniki krzepnięcia (np. czynnik Xa, IXa). Jej działanie jest znacznie wzmacniane przez heparynę.
- Kofaktor heparyny II: Współdziała z heparyną w neutralizowaniu trombiny.
- Aktywne białko C (APC): Działa poprzez degradację aktywnych czynników krzepnięcia Va i VIIIa, co pośrednio hamuje produkcję trombiny. Do aktywacji białka C niezbędna jest trombomodulina (receptor na powierzchni komórek śródbłonka) oraz białko S (kofaktor).
- TFPI (inhibitor zewnątrzpochodnego szlaku krzepnięcia): Hamuje kompleks czynnika tkankowego i czynnika VIIa, co ogranicza inicjację krzepnięcia.
Te mechanizmy regulacyjne są niezbędne do utrzymania delikatnej równowagi między krzepnięciem a jego hamowaniem, co jest kluczowe dla prawidłowej hemostazy.

Hemostaza – Złożony Mechanizm Ochronny Organizmu
Hemostaza jest to zespół mechanizmów obronnych organizmu, który pozwala na utrzymanie płynności krwi krążącej i chroni przed jej utratą w wyniku przerwania ciągłości naczyń krwionośnych. Prawidłowa hemostaza jest wynikiem równowagi między czynnikami aktywującymi i hamującymi procesy krzepnięcia krwi. Obejmuje ona złożone procesy fizjologiczne, które prowadzą do:
- Utrzymania krwi w łożysku naczyniowym w stanie płynnym.
- Zachowania ciągłości śródbłonka naczyń.
- Hamowania krwawienia w miejscu uszkodzenia ściany naczyniowej.
Proces hemostazy jest ciągły i złożony, obejmując trzy główne etapy:
- Hemostaza pierwotna: Rozpoczyna się około 15 sekund od uszkodzenia naczynia. Angażuje płytki krwi i naczynia krwionośne, trwa 3-5 minut i kończy się wytworzeniem czopu płytkowego w miejscu uszkodzenia.
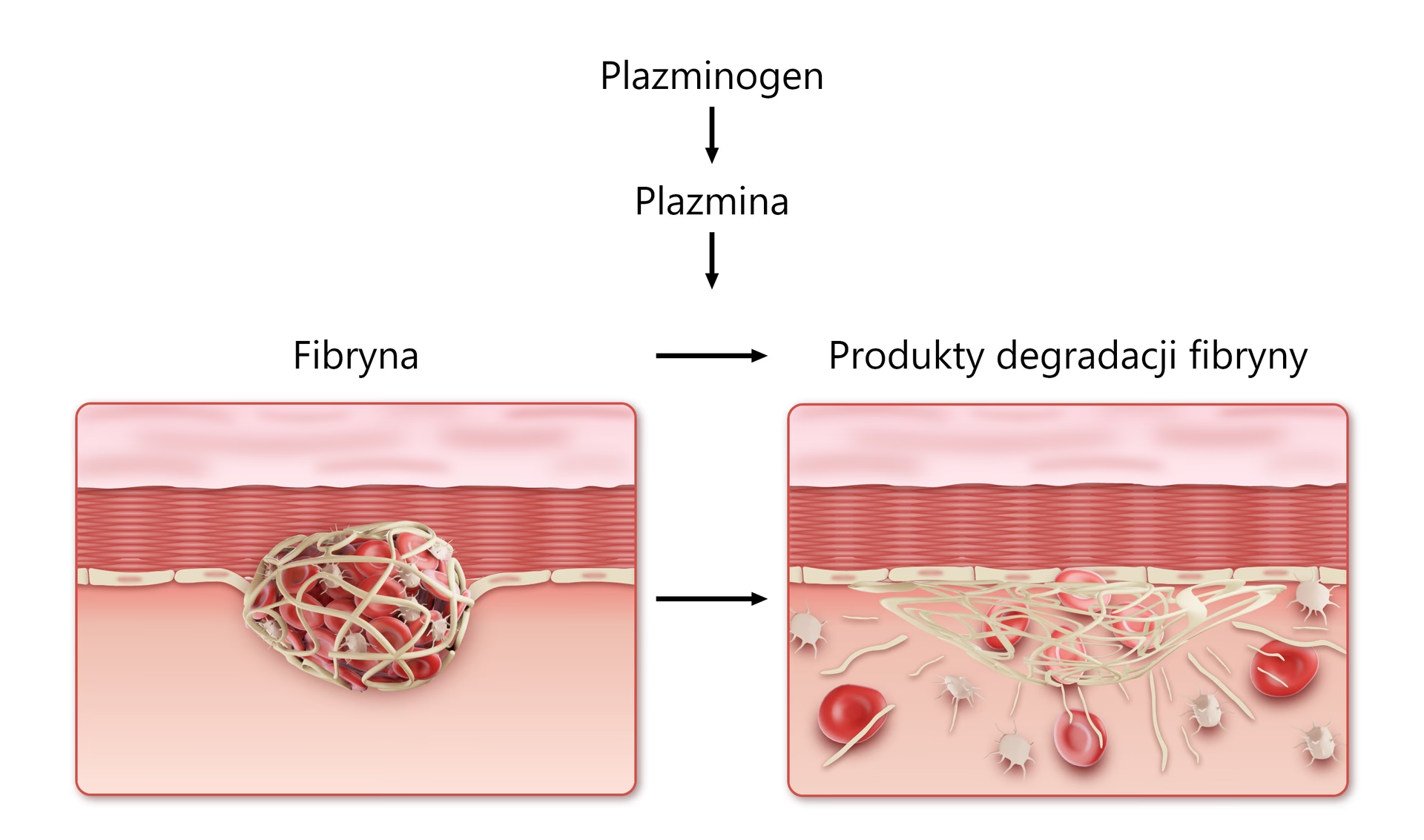
- Proces krzepnięcia krwi (hemostaza wtórna): Rozpoczyna się po około 30 sekundach, wykorzystuje czynniki osoczowe i czynnik płytkowy-3. Trwa 3-5 sekund i kończy się wytworzeniem fibryny, która wzmacnia czop płytkowy.
- Proces fibrynolizy: Trwa 48-72 godziny i powoduje rozpuszczenie skrzepu, gdy rana jest już zagojona.
W hemostazie uczestniczą zatem: płytki krwi, układ krzepnięcia, układ fibrynolizy oraz ściany naczyń krwionośnych.
Rola Śródbłonka Naczyniowego w Hemostazie
Błona wewnętrzna ściany naczyniowej, składająca się z pojedynczej warstwy komórek śródbłonka oraz podśródbłonkowej warstwy tkanki łącznej, odgrywa kluczową rolę w hemostazie pierwotnej. W warunkach fizjologicznych, nienaruszony śródbłonek wykazuje właściwości przeciwzakrzepowe:
- Glikokaliks: Pokrywa powierzchnię śródbłonka i zawiera heparynopodobne glikozaminoglikany (np. siarczan heparanu), które aktywują antytrombinę, neutralizującą czynniki krzepnięcia.
- ADP-aza: Enzym degradujący ADP, który jest silnym aktywatorem płytek.
- Ujemny ładunek elektrostatyczny: Zapobiega adhezji płytek krwi w stanie spoczynku.
- Substancje przeciwpłytkowe: Komórki śródbłonka syntetyzują i wydzielają prostacyklinę (PGI2), tlenek azotu (NO) oraz nukleotydy adeninowe, które są silnymi inhibitorami aktywacji i agregacji płytek krwi oraz rozszerzają naczynia krwionośne. Trombina, bradykinina, histamina i cytokiny mogą stymulować produkcję prostacykliny, a cytokiny, endotoksyny, ADP, trombina i bradykininy stymulują wydzielanie tlenku azotu.
Jednakże, uszkodzony śródbłonek zmienia swoje właściwości na prozakrzepowe, stymulując krzepnięcie krwi poprzez:
- Ekspresję czynnika tkankowego (aktywowanego na fibroblastach w ścianach uszkodzonych naczyń).
- Zmniejszenie aktywności układu białka C.
- Stymulację wydzielania inhibitora aktywatora plazminogenu typu 1 (PAI-1).
- Uwalnianie czynnika von Willebranda (vWF), który jest niezbędny do adhezji płytek.
Podstawowym zadaniem śródbłonka w hemostazie jest zapewnienie dynamicznej równowagi pomiędzy mechanizmami prozakrzepowymi i przeciwzakrzepowymi, aby skutecznie reagować na urazy, jednocześnie zapobiegając niepotrzebnemu krzepnięciu.
Czop Płytkowy – Pierwsza Linia Obrony
W procesie hemostazy, natychmiast po zwężeniu uszkodzonego naczynia krwionośnego, następuje szybkie utworzenie czopu płytkowego. Jest to tymczasowe zablokowanie otworu przez luźną strukturę, która stanowi pierwszą linię obrony przed utratą krwi. Proces tworzenia czopu płytkowego można przedstawić w czterech kluczowych krokach:
- Aktywacja i wiązanie płytek: Kiedy ściana naczynia krwionośnego ulega uszkodzeniu, odsłonięty zostaje kolagen i uwalniane są substancje chemiczne z komórek śródbłonka. Płytki krwi bardzo szybko przylegają do odsłoniętego kolagenu w uszkodzonym obszarze.
- Uwalnianie czynników płytkowych: Płytki ulegają aktywacji i uwalniają do otoczenia cytokiny oraz inne czynniki płytkowe.
- Przyciąganie większej liczby płytek: Uwolnione czynniki płytkowe wzmacniają miejscowe zwężenie naczynia i aktywują kolejne płytki krwi, co stanowi przykład dodatniego sprzężenia zwrotnego.
- Agregacja płytek i tworzenie czopu: Aktywowane płytki agregują, czyli przylegają do siebie, tworząc luźny czop płytkowy. Ten czop jest następnie stabilizowany przez włókna fibryny, które są produktem końcowym kaskady krzepnięcia, w której kluczową rolę odgrywa trombina. Fibryna tworzy mocną sieć, która uszczelnia ubytek do momentu naprawy tkanki.
Prawidłowe tworzenie czopu płytkowego jest niezbędne do zahamowania krwawienia i zapoczątkowania procesów gojenia się uszkodzenia tkanek.
Czas Protrombinowy (PT) – Kluczowe Badanie Diagnostyczne
Czas protrombinowy (PT), nazywany również czasem krzepnięcia, to ważne badanie laboratoryjne, które pozwala ocenić szybkość krzepnięcia krwi. Dokładniej, mierzy on czas, jaki musi upłynąć, aby powstał skrzep niezbędny do zahamowania krwawienia. Jest to wskaźnik aktywności zewnątrzpochodnego szlaku krzepnięcia oraz wspólnego szlaku, w których uczestniczy właśnie protrombina.
Wskazania do Wykonania Badania PT
Badanie czasu protrombinowego jest często wykonywane w różnych sytuacjach klinicznych:
- Monitorowanie leczenia przeciwzakrzepowego (szczególnie u osób przyjmujących warfarynę lub inne antagonisty witaminy K). Wynik często podaje się jako wskaźnik INR (International Normalized Ratio).
- Ocena funkcji wątroby i diagnostyka chorób wątroby, ponieważ większość czynników krzepnięcia, w tym protrombina, jest produkowana w wątrobie.
- Przygotowanie pacjenta do operacji chirurgicznych, aby ocenić ryzyko krwawienia.
- Podejrzenie wrodzonych lub nabytych niedoborów czynników krzepnięcia.
- Tendencja do krwawień niewiadomego pochodzenia.
- Ryzyko niedoboru witaminy K.
Przygotowanie do Badania i Normy
Do badania należy zgłosić się na czczo, najlepiej z samego rana. Zaleca się unikanie nadmiernego stresu oraz intensywnej aktywności fizycznej przed pobraniem krwi, ponieważ mogą one wpływać na wyniki. Wyniki czasu protrombinowego określa się zazwyczaj w sekundach lub jako wskaźnik INR.
Przyjmuje się, że badanie czasu protrombinowego mieści się w normie, gdy:
- Nie przekracza 12-16 sekund.
- Wskaźnik INR mieści się w przedziale 0,85-1,15 (dla osób zdrowych, nieleczonych przeciwzakrzepowo).
Nieprawidłowy Czas Protrombinowy – Co Oznacza?
Odchylenia od normy w czasie protrombinowym mogą wskazywać na różne problemy zdrowotne:
| Przedłużony Czas Protrombinowy (opóźnione krzepnięcie) | Skrócony Czas Protrombinowy (szybkie krzepnięcie) |
|---|---|
| Aktualne leczenie przeciwzakrzepowe (np. warfaryną) | Przyjmowanie suplementów diety zawierających witaminę K |
| Upośledzona czynność wątroby (np. marskość, niewydolność) | Wysokie spożycie witaminy K wraz z żywnością |
| Niewystarczająca ilość białek krzepnięcia krwi | Przyjmowanie leków estrogenowych |
| Niedobór witaminy K | Często nie ma większego znaczenia klinicznego i może być wynikiem indywidualnych wahań |
| Niedobór czynników krzepnięcia (np. II, V, VII, X) | |
| Zespół DIC (rozsiane wykrzepianie wewnątrznaczyniowe) |
Podsumowanie
Trombina jest białkiem wykazującym złożoną, wielokierunkową aktywność biologiczną. Poza główną rolą, jaką odgrywa w procesie krzepnięcia krwi, badania ostatnich lat potwierdziły jej udział w takich zjawiskach, jak angiogeneza, rozwój mózgowia, reakcja zapalna czy metaplazja nowotworów. Jest to enzym o kluczowym znaczeniu dla utrzymania homeostazy organizmu, a jej precyzyjna regulacja jest niezbędna dla zdrowia. Preparaty farmaceutyczne zawierające trombinę mają ogromne znaczenie we współczesnej medycynie, oferując skuteczne narzędzie do tamowania krwawień i ratowania życia.

Najczęściej Zadawane Pytania (FAQ)
1. Czym jest trombina i jaką rolę pełni?
Trombina to aktywny enzym osocza krwi, należący do proteaz serynowych i będący II czynnikiem krzepnięcia. Pełni centralną rolę w procesie krzepnięcia krwi, przekształcając fibrynogen w fibrynę, co prowadzi do powstania skrzepu. Poza krzepnięciem, wpływa na aktywację płytek krwi, proliferację komórek i procesy zapalne.
2. Jakie czynniki aktywują trombinę?
Trombina powstaje z nieaktywnego prekursora, protrombiny. Jej aktywacja następuje przy udziale kompleksu enzymatycznego zwanego protrombinazą, który składa się z aktywnego czynnika X (czynnika Xa), trombokinazy, jonów wapnia (Ca2+) oraz czynnika płytkowego III. Proces ten jest kluczowym etapem kaskady krzepnięcia krwi.
3. Czy trombina ma zastosowanie w medycynie?
Tak, trombina jest szeroko wykorzystywana w medycynie jako lek do tamowania nadmiernych krwawień. Stosuje się ją miejscowo do hamowania krwawień z małych naczyń, krwawień miąższowych, z przewodu pokarmowego, w ginekologii oraz podczas zabiegów chirurgicznych. Należy jednak pamiętać o potencjalnych reakcjach nadwrażliwości, ponieważ często jest pochodzenia bydlęcego.
4. Co to jest czas protrombinowy (PT) i dlaczego się go bada?
Czas protrombinowy (PT) to badanie laboratoryjne, które mierzy szybkość krzepnięcia krwi, a dokładniej czas potrzebny do powstania skrzepu. Bada się go w celu monitorowania leczenia przeciwzakrzepowego (np. warfaryną), oceny funkcji wątroby, diagnostyki zaburzeń krzepnięcia, a także przed operacjami chirurgicznymi w celu oceny ryzyka krwawienia.
5. Czy trombina może być szkodliwa dla organizmu?
Mimo swojej kluczowej roli w hemostazie, trombina może mieć również negatywne działanie. Sprzyja procesom angiogenezy (tworzenia nowych naczyń krwionośnych) podczas rozwoju nowotworów, co może ułatwiać ich wzrost i tworzenie przerzutów. Dlatego jej aktywność musi być ściśle regulowana przez naturalne inhibitory, aby zapobiec patologicznym skutkom.
Zainteresował Cię artykuł Trombina: Kluczowy Enzym Krzepnięcia Krwi", "kategoria": "Zdrowie? Zajrzyj też do kategorii Edukacja, znajdziesz tam więcej podobnych treści!
